Паралич Белла
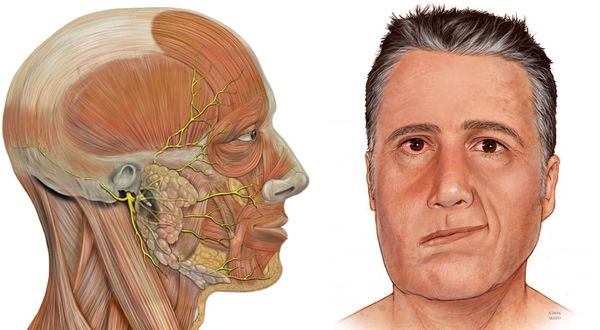
Паралич Белла — идиопатический внезапный односторонний периферический паралич лицевого нерва (VII пара).
Диагнозообразующий симптом паралича Белла — гемифациальный парез верхней и нижней части лица. Специфических методов исследования нет. Лечение паралича Белла включает глюкокортикоиды, лубриканты и повязки для глаз.
Что вызывает паралич Белла?
Причина паралича Белла неизвестна, механизм связан с отеком лицевого нерва из-за иммунного или вирусного поражения (возможно, вирусом простого герпеса). Нерв проходит в узком канале в височной кости и очень легко сдавливается с развитием ишемии и пареза. При периферическом (но не центральном!) поражении развивается паралич круговой мышцы глаза и лобного брюшка затылочно-лобной мышцы, получающих иннервацию от левого и правого ядер VII пары.
Симптомы паралича Белла
Парезу часто предшествует боль за ухом. Симптомы паралича Белла заключаются в парезе или полном параличе, который развивается за несколько часов и через 48-72 ч обычно достигает максимума. Пациенты жалуются на онемение и/или чувство тяжести в лице. Пораженная сторона сглаживается, теряет выразительность, уменьшается или пропадает способность сморщить лоб, мигать и производить другие движения мимической мускулатурой. В тяжелых случаях глазная щель расширена, глаз не закрывается, конъюнктива раздражена, роговица сухая. Исследование чувствительности не выявляет нарушений, за исключением наружного слухового канала и небольшого участка позади ушной раковины. При поражении проксимального отрезка нарушаются саливация, лакримация и вкусовая чувствительность передних 2/3 языка, появляется гипералгезия в области наружного слухового прохода.
Диагностика паралича Белла
Специфических диагностических тестов паралича Белла нет. Паралич Белла отличают от центрального поражения VII пары черепных нервов (например, при инсульте или опухоли), когда слабость мимических мышц развивается только в нижних отделах лица. Среди причин периферического поражения лицевого нерва герпетический ганглионит коленчатого узла (синдром Рамзэя Ханта при herpes zoster), инфекция среднего уха или сосцевидного отростка, саркоидоз (особенно у афроамериканцев), лаймская болезнь (особенно в эндемичных областях), переломы пирамиды височной кости, карциноматоз или лейкемическая инвазия нерва, хронический менингит или опухоль мосто-мозжечкового угла или яремного гломуса. Эти заболевания развиваются медленнее, чем паралич Белла, есть и другие отличия. Если диагноз сомнителен, делают МРТ с контрастированием; КТ при параличе Белла обычно не выявляет каких-либо изменений и выполняется при подозрении на перелом или инсульт. В областях, эндемичных по лаймской болезни, в остром периоде или в периоде восстановления проводят серологическое исследование. Для исключения саркоидоза делают рентгенографию органов грудной клетки.
Прогноз и лечение паралича Белла
Исход определяет степень поражения нерва. Если сохранна какая-либо функция, то обычно через несколько месяцев наступает полное восстановление. При полном параличе для прогноза полезны электромиография и исследование нервной проводимости. Если выявлено сохранение нормальной возбудимости к лектростимуляции, то вероятность полного выздоровления 90 %, а если электрическая возбудимость отсутствует — 20 %.
При восстановлении рост нервных волокон может пойти в неверном направлении, так что мимические мышцы нижней части лица смогут иннервировать периокулярные волокна и наоборот. В результате попытка произвольных лицевых движений приводит к неожиданным результатам (синкинезии), а во время саливации появляются «крокодиловы слезы». Хроническое бездействие мимических мышц может привести к контрактурам.
Для идиопатического паралича Белла нет методов лечения, эффективность которых была бы доказана. Лечение паралича Белла заключается в раннем назначении глюкокортикоидов (в первые 48 ч от дебюта) несколько снижает продолжительность и степень резидуального паралича. Назначают преднизолон 60-80 мг внутрь 1 раз/день в течение 1 нед с последующим снижением дозы в течение 2 нед. Обычно назначаются противовирусные препараты, эффективные в отношении вируса простого герпеса (например, валацикловир 1 г 3 раза/день в течение 7-10 дней, фамцикловир 500 мг внутрь 3 раза/день в течение 5-10 дней, ацикловир 400 мг внутрь 5 раз/день в течение 10 дней).
Для профилактики сухости роговицы назначают частое закапывание натуральной слезы, изотонического раствора или капель с метицеллюлозой, периодическое наложение повязки, закрывающей пораженный глаз, особенно на время сна. Иногда требуется тарзорафия (полное или частичное ушивание краев век).
Лечится ли лицевой парез?
Причины заболевания
Основная причина лицевого пареза – неврит, то есть воспаление и отек лицевого нерва. Неврит бывает инфекционной (вирус герпеса, краснухи) и неинфекционной природы. Парез может возникнуть при остром или хроническом отите, на фоне сахарного диабета, при ишемической болезни из-за нарушения кровоснабжения лицевого нерва.
К располагающим факторам относится переохлаждение, гипертоническая болезнь, атеросклероз, рассеянный склероз, хирургическое вмешательство при стоматологическом лечении, травмы лица.
У новорожденных парез чаще возникает вследствие родовых травм, особенно при использовании щипцов.
Симптомы пареза лицевого нерва
Паралич лицевого нерва в большинстве случаев поражает одну сторону лица. Происходит онемение лицевых мышц, что вызываетзатруднение мимики, опущение одного века, нарушение выработки слюны, слезной жидкости.
Могут возникать трудности при приеме пищи, нарушения вкуса, сухость глаз, повышенная чувствительность к звукам. Затрудняется речь, отсутствует мимика на пораженной стороне. Все это вызывает не только значительное нарушение обычных повседневных функций, но и приводит к эмоциональным страданиям, ухудшению социальной жизни больного.
Лечение
Большинство невропатий лицевого нерва имеют благоприятный прогноз. Полное выздоровление наступает у 75% больных, однако после трехмесячного пареза шансы на восстановление уменьшаются.
Лечение пареза лицевого нерва строго индивидуально. В легких случаях достаточно простого врачебного наблюдения и курса массажа. Восстановление функции нерва происходит медленно, до полугода и дольше, часто возникает необходимость в медикаментозном лечении и физиотерапевтических процедурах, изредка требуется хирургическое вмешательство.
Медикаментозное лечение включает в себя кортикостероидные гормоны, обладающие мощным противовоспалительным эффектом, и противовирусные препараты в случае вирусной природы болезни. Витаминная терапия основана на применении витаминов группы В («Нейровитан», «Неуробекс», «Мильгама»). При необходимости используются искусственная слеза или увлажняющие гели от сухости глаз.
Физиотерапия, массаж, специальная зарядка для лицевых мышц помогают предотвращать долговременные последствия пареза. Больных обучают техникам релаксации и биологической обратной связи для снятия боли, напряжения.
Хирургическое вмешательство возможно в случаях, когда не видно улучшений от консервативной терапии после 2-3 месяцев лечения. Проводится декомпрессия нерва в костном канале, сшивание нерва, его пластика, невролиз, корригирующие операции при контрактурах мимических мышц.
Опоясывающий герпес: симптомы и лечение
Опоясывающий герпес (опоясывающий лишай) – это острое вирусное заболевание человека, характерными признаками которого являются высыпания на коже и симптоматика поражения нервной системы. Поскольку опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа, эти два заболевания во многом сходны между собой.
Причины, эпидемиология и механизм развития заболевания
Опоясывающий лишай вызывается вирусом семейства Herpesviridae – Herpesvirus Varicellae. Как и все представители данного семейства, возбудитель опоясывающего герпеса неустойчив к воздействию многих факторов внешней среды: в течение 10 минут погибает при нагревании, под ультрафиолетовыми лучами, при обработке дезинфицирующими средствами. Хорошо сохраняется при низких температурах, не теряет свои свойства даже при повторном замораживании.
Заболеть опоясывающим герпесом могут только лица, ранее перенесшие ветряную оспу в типичной или латентной форме. Эпидемических вспышек заболеваемости не отмечается – возможны лишь спорадические случаи болезни. В основном поражаются лица пенсионного возраста, однако нередко регистрируются случаи данного заболевания и у более молодых лиц.
Возбудитель опоясывающего герпеса – контагиозная инфекция. В случае если с человеком, страдающим данным заболеванием, проконтактирует ребенок, ранее не болевший ветрянкой, через некоторое время (до 21 дня после контакта) у него, вероятно, разовьется ветряная оспа.
Распространяется вирус воздушно-капельным путем.
После того как человек переболеет ветрянкой (обычно это происходит в детском возрасте), некоторое количество вируса сохраняется в его организме, персистируя в области нервных ганглиев. Под воздействием неблагоприятных факторов (нервные перегрузки, переохлаждение, снижение иммунного статуса в результате острых и хронических, таких как ВИЧ, СПИД, опухоли, заболеваний, травмы) вирус пробуждается и вызывает воспаление в местах своей локализации и связанных с ними участках кожи.
Симптомы опоясывающего герпеса
За несколько дней до начало заболевания больного начинают беспокоить слабость, головная боль, утомляемость, познабливание, повышается температура тела до субфебрильных цифр. Иногда к вышеуказанным симптомам присоединяются и диспепсические расстройства. Параллельно возникает дискомфорт, а затем жжение, зуд, боли в области будущих высыпаний – по ходу нервных стволов.
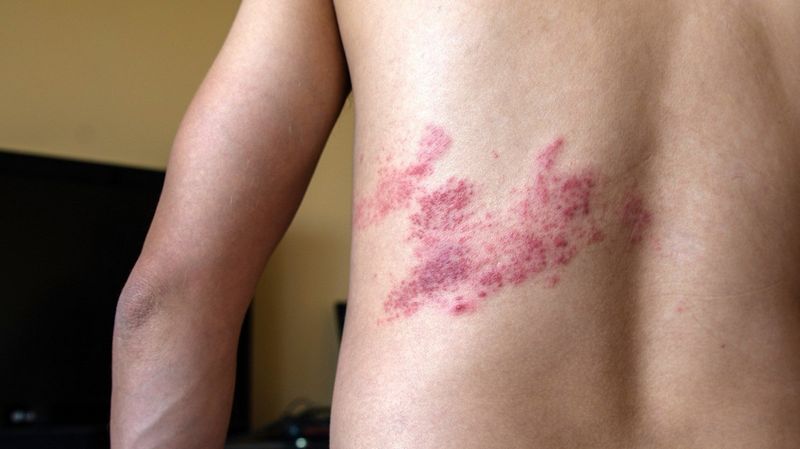
Период выраженных клинических проявлений характеризуется острым началом с повышения температуры тела до фебрильных (38–39°C) цифр и других признаков общей интоксикации. Одновременно в области проекции пораженного нерва появляются характерные высыпания:
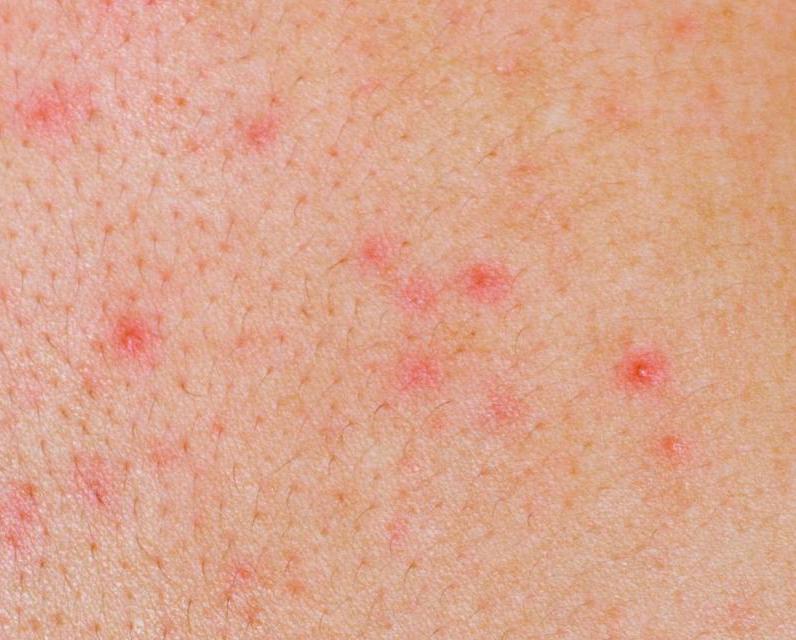
- сначала – пятна розового цвета 2–5 ммв диаметре;
- через 1–2 дня на фоне покраснения формируются группы пузырьков с бесцветным содержимым внутри.
Обычно кожные проявления расположены односторонне, чаще они локализуются на лице по ходу ветвей тройничного нерва, в области межреберий, в отдельных случаях – по ходу нервов верхних и нижних конечностей, а также в области гениталий .
Высыпания обычно сопровождаются увеличением регионарных лимфатических узлов и их болезненностью.
Через несколько дней после появления высыпаний фон, на котором они располагаются, бледнеет, пузырьки подсыхают, на их месте образуются корочки, которые через 3–4 недели отпадают.
Симптомы интоксикации пропадают со снижением температуры тела.
Вышеописанная клиника характерна для типичной формы заболевания, но иногда высыпания могут носить и иной характер:
- абортивная форма – после образования папулы сыпь резко регрессирует, минуя пузырьковую стадию;
- буллезная форма – везикулы сливаются между собой, образуя большие пузыри с геморрагическим содержимым;
- генерализованная форма – после появления локальных высыпаний, новые везикулы распространяются по всей поверхности кожи и слизистых оболочек (подобная форма часто встречается при иммунодефицитах).
Поскольку при опоясывающем герпесе поражается и нервная ткань, больные предъявляют жалобы на следующие нарушения:
- жгучие, приступообразные боли, преимущественно в ночное время;
- расстройства кожной чувствительности в пораженной области;
- парезы мышц, иннервируемых пораженным нервом.
Невралгические боли могут сохраняться в течение многих месяцев и лет после выздоровления.
После первого эпизода опоясывающего лишая наступает стойкая ремиссия, в единичных случаях возможны рецидивы.
Диагностика
Поскольку опоясывающий герпес обладает характерной симптоматикой, диагноз обычно не вызывает затруднения и лабораторное подтверждение его не проводится.
Лечение опоясывающего герпеса
- Противовирусные препараты (Ацикловир) эффективны при их назначении в первые 3 суток заболевания.
- С целью уменьшить болевой синдром и снять воспаление назначаются препараты группы НПВС (Нимесулид, Мелоксикам и другие).
- При симптомах поражения нервной системы – антидепрессанты, седативные, снотворные средства.
- Чтобы уменьшить зуд – антигистаминные препараты.
- Если присутствуют признаки выраженной интоксикации – детоксикационная терапия (инфузии растворов) с последующим приемом диуретиков.
- Обработка пораженных участков кожи препаратами, содержащими Ацикловир, раствором бриллиантовой зелени, Солкосерилом.
- В случае бактериального инфицирования элементов сыпи – антибиотики.
Профилактика
Профилактические меры не проводятся.
К какому врачу обратиться
При появлении пузырьков на коже или слизистых оболочках необходимо обратиться к дерматологу. В некоторых случаях дополнительно требуется осмотр невролога. При длительном, тяжелом, рецидивирующем течении необходима консультация иммунолога и инфекциониста.